Die Fronten sind verhärtet. Neurologen gehören seit jeher zu den Ärzten, die vieles lieber selber machen und die Ärzte für Hals-, Nasen- und Ohrenheilkunde sehen ihren Berufsstand als die Schluckdiagnostiker per naturalem. Dazwischen: Therapeutinnen und Therapeuten, die auf Grund ihrer Profession umfangreiches Wissen über die am Schlucken beteiligten Muskeln und Nerven haben.
Ein alltägliches Problem: Patienten benötigten eine aussagekräftige Beurteilung ihres Schluckaktes, damit Therapieziele formuliert und Schluckmuster überprüft werden konnten. Der Lösungsweg beinhaltete immer eine wahre Odyssee aus Überweisungen zum HNO und der Hoffnung, konkrete Fragen auch konkret beantwortet zu bekommen. Leider waren Termine bei einem Facharzt ein eher rares Gut und so gestaltete sich die Kostumstellung besonders bei ambulanten Patienten zuweilen sehr schwierig. ‚Schnell’ ging da schon mal gar nicht. ‚Akut’ war ein sehr dehnbarer Begriff. Ein ähnliches Bild in Kliniken, in denen das Konsilwesen eher einem theoretischen Konstrukt glich.
FEES als Teamwork
Irgendwann nahmen die Neurologen die Sache selbst in die Hand und Logopäden, Sprachtherapeuten und klinische Linguisten wurden als diejenigen entdeckt, die sich anatomisch und funktionell mit den Bedingungen in Mund, Rachen und Kehlkopf besonders auskannten. Als Team sammelte man viele Erfahrungen mit FEES und Videofluoroskopie (VFS), also der bildgebenden Diagnostik von Schluckstörungen. Hilfreich waren erprobte Grundlagen aus den USA.
Die Einführung der FEES als Goldstandard erfolgte in Deutschland also nicht auf Basis interdisziplinärer Diskussionen, sondern auf Grund des dringenden Bedarfs. In den USA, in denen die Speech- and Language Pathologists – allen voran Susan E. Langmore und Josef Murray – in den Kliniken die FEES entwickelt und standardisiert hatten, sind sie es auch, die diese Untersuchung durchführen. Zugegeben, mit einer höherwertigen Ausbildung als die meisten Therapeutinnen und Therapeuten hierzulande, wo es unzählige Berufsgruppen gibt, die Schluckstörungen behandeln.
Um nun eine Basis für die gemeinsame Durchführung der FEES zu haben und um die Ausbildung und damit die Qualifikation auf eine solide Grundlage zu stellen, wurde von der Arbeitsgruppe FEES ein Curriculum entwickelt, das 2014 von Prof. Dziewas vorgestellt wurde (Dziewas, et al. 2014). Das Team hinter der Veröffentlichung setzt sich zusammen aus Ärzten und Therapeuten aus DGN, DSG und der Deutschen interdisziplinären Gesellschaft für Dysphagie (DGD). Alle gemeinsam legen großen Wert darauf, dass es ausschließlich um die Diagnostik neurogener Dysphagien geht.
Qualifizierte Ausbildung
Das Curriculum sieht zwei Zertifikate vor. Ein FEES-Zertifikat, das die Ausbildung derer regelt, die täglich an der Durchführung der Schluckuntersuchungen beteiligt sind und ein FEES-Ausbilder-Zertifikat, das erfahrene und qualifizierte Diagnostiker zur Ausbildung weiterer Kolleginnen und Kollegen befähigt.

Die Inhalte der Ausbildung sind sehr umfangreich. Sie sind verteilt auf ein Basisseminar mit einem Umfang von 24 Unterrichtseinheiten inklusive einer theoretischen Prüfung sowie einen praktischen Teil mit 60 durchgeführten Untersuchungen, der ebenfalls mit einer Prüfung abschließt. Können die erforderlichen Ausbildungsschritte nachgewiesen werden, stellen die Deutsche Gesellschaft für Neurologie (DGN) und die Deutsche Schlaganfall-Gesellschaft (DSG) das Zertifikat aus.
Basisausbildung
In der Basisausbildung [1] lernen die Teilnehmerinnen und Teilnehmer die technischen und medizinischen Grundlagen für die FEES. Auch die Grenzen und Kontraindikationen werden thematisiert und Krankheitsbilder vorgestellt, bei denen die FEES ein wichtiges Diagnostikverfahren darstellt. Schwerpunkte sind aber die Handhabung und Platzierung des Endoskops und die Auswertung und Befundung der Beobachtungen im Rahmen der Schluckuntersuchung nach FEES-Standard. Damit sind die Inhalte der Basisfortbildung eng an die Vorgaben der amerikanischen ASHA (American Speech-Language-Hearing Association 2002) angelehnt und können als erprobt gelten.
In der Diskussion der Inhalte gibt es wenig Differenzen mit der Berufsgruppe der HNO-Ärzte. Das Curriculum richtet sich ausdrücklich an jene, die neurogene Dysphagien diagnostizieren und befunden müssen, umfasst aber auch Vorgehensweisen, bei nicht-neurogenen Befunden. Für viel Unmut und Ablehnung sorgen die Hinweise, dass die Untersuchung zwar im Team aus Ärzten und Logopäden durchgeführt werden könne und solle, dabei aber das Führen des Endoskops während der Untersuchung nach FEES-Standard sehr wohl an die Logopädinnen und Logopäden delegiert werden könne.
Das Ausbildungscurriculum selbst versucht der Diskussion dadurch zu begegnen, dass es sich sehr konkret auf die Inhalte konzentriert. Die Grundsätze der Delegation ärztlicher Tätigkeiten an nichtärztliches Fachpersonal bleiben gewahrt. Das Ziel ist ein einheitliches Vorgehen aller Beteiligten, unabhängig von der Aufgabenverteilung. Da die Endoskopie selbst eine ärztliche Tätigkeit ist, die vom Arzt an Fachpersonal delegiert würde, stellt die Ausbildung nur sicher, dass in diesem Fall der Therapeut die nötige Qualifikation besitzt. Das Curriculum verpflichtet keinen Arzt, diesen Teil zu delegieren, es stellt ihm nur die Möglichkeit vor.
Die wichtigste Frage sollte sein, wie man die Errungenschaft der bildgebenden Schluckuntersuchung nach einem erprobten Standard flächendeckend einführen und allen Patienten Zugang gewähren kann.
Nimmt man die Abteilung für Neurologie am Klinikum Osnabrück als eine typische Klinik für Neurologie und vergleicht die Häufigkeit der Durchführung der FEES heute und vor drei Jahren, muss man feststellen, dass die Wartezeiten auf die Untersuchung von zwei Wochen und mehr auf wenige Stunden gesunken sind. Grund ist die Tatsache, dass die Therapeuten aktuell in die Durchführung involviert sind und die Zahl derer, die diese Untersuchung durchführen können und dürfen, damit erheblich gestiegen ist. Besonders relevant ist diese Verbesserung der Versorgung auf einer Stroke Unit. Die Gefahr der Aspiration in der Akutphase muss abschätzbar sein und eine klinische Schluckuntersuchung liefert deutlich weniger Hinweise (Splaingard, et al. 1988), da kompensatorische Schluckmuster nicht klinisch überprüfbar sind (Trapl, et al. 2007). Auch auf Intensivstationen, auf denen die Therapeuten sich verstärkt um das Trachealkanülenmanagement kümmern, ergeben sich durch die FEES erhebliche Verbesserungen. Eine realistische Einschätzung der Indikation ist mit Hilfe der FEES schneller möglich und mit weniger Risiko für den Patienten verbunden, als wenn nur das klinische Bild für das weitere Vorgehen herangezogen würde.
Die Risiken einer FEES sind Teil der Ausbildung und schnell umrissen. Durch die Passage des Endoskops kann es zu Nasenbluten kommen und die Gefahr verschlechterter kardiorespiratorischer Parameter besteht. Daneben können vasovegale Reaktionen und Laryngospasmen auftreten (Aviv, Kaplan und Langmore 2001). Eine Studie der Uniklinik Münster zeigte allerdings, dass selbst bei akuten Schlaganfallpatienten keine dieser Komplikationen in relevanter Häufigkeit auftraten (Warnecke, et al. 2009).
Neurologen kennen den Schluckakt besonders in Bezug auf seine Steuerung und die damit einhergehende Pathologie. Therapeuten kennen neurogene Dysphagien auf Grund ihrer täglichen Praxis und HNO-Ärzte kennen die anatomischen Strukturen und den physiologischen Ablauf. Damit haben alle drei Professionen die Voraussetzungen für eine gute Diagnostik. Mit dem Curriculum, das auch den HNO-Ärzten offensteht, hätten schließlich alle drei die selbe Qualifikation, Basis an Hintergrundwissen und Kompetenz.
Die Qualität für die auszubildenden Diagnostiker wird auch dadurch sichergestellt, dass umfangreiche Informationen zu den relevanten neurologischen Erkrankungen Teil der Ausbildung sind. Ziel ist es, die beobachtbaren Pathologien mit entsprechenden Pathophysiologien in Verbindung zu bringen. Ärzte werden auf Grund ihres Studiums hier vielleicht weniger neue Informationen erlangen können, für Therapeuten bietet sich hingegen die Gelegenheit, Wirkzusammenhänge intensiver als während der Berufsausbildung kennenzulernen und zu begreifen. Bei der Ableitung von Therapiezielen und der Überprüfung kompensatorischer Schluckmuster werden dafür die Therapeuten den Ärzten einiges an Erfahrung voraushaben.
Geht man die Inhalte weiter durch, fallen neben der Untersuchung selbst auch die technischen, medizintechnischen und hygienischen Aspekte auf. Sie werden in der Ausbildung behandelt, auch wenn sicher sein wird, dass nur bestimmte Berufsgruppen im Klinikalltag damit betraut sein werden. Allerdings sind Kenntnisse über Reinigung und Inspektion der Laryngoskope ein elementares Wissen und sollten allen innerhalb der Zielgruppe des Curriculums mindestens bekannt sein.
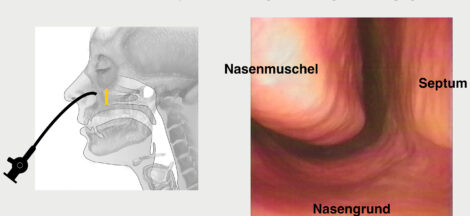
Es ist die Befundung und damit die Auswertung der beobachteten Abläufe, die mit dem Curriculum einheitlich vorgegeben wird und als Standard für die FEES dienen soll. Darum umfasst die Basisausbildung sehr detaillierte Vorgehensweisen zu einer anatomischen Untersuchung. Es geht um die Vermittlung von Wissen um Stenosen in Nase und Rachen, um velopharyngeale Inkompetenz, um das Erkennen von Schleimhautveränderungen und die Kontrolle der Lage einer Magensonde. Hier und auch bei der physiologischen Untersuchung geht es darum, Indikationen für die Überweisung an andere medizinische Fachrichtungen zu erkennen, aber auch deren Einfluss auf den Schluckakt bewerten zu lernen.
Intensiv wird der Ablauf der eigentlichen Schluckuntersuchung im Rahmen der FEES behandelt. Die Auswahl der Konsistenzen in Abhängigkeit von der Fragestellung, die Identifikation der Hauptbefunde Leaking, Penetration, Aspiration und Retention sind wichtiger Inhalt der Ausbildung nach dem Curriculum und die Klassifikation und Schweregradeinteilung der Dysphagie.
Wer neben dem FEES-Zertifikat noch weitere Anforderungen erfüllt, kann das Zertifikat als Ausbilder bekommen. Die Anforderungen sind für Ärzte und Therapeuten unterschiedlich, liegen aber im Bereich der Erfahrung und in der Kompetenz als Ausbilder.

Therapeuten benötigen neben einer bestimmten Anzahl an durchgeführten FEES eine ausreichend lange Berufserfahrung im klinischen Umfeld und in der Behandlung schluckgestörter Patienten. Ärzte müssen einen Facharzt vorweisen können.
Die Ausbilder stellen sicher, dass zukünftige Diagnostiker eine fundierte, praktische Ausbildung bekommen. Die Untersuchungen auf dem Weg zum Zertifikat müssen supervidiert werden. Das gilt für alle Berufsgruppen, was durchaus zu einem Arzt in der Ausbildung bei einem Logopäden führen kann. Aus therapeutischer Sicht eine spannende Konstellation und aus Sicht der Neurologen schlimmstenfalls ungewohnt. Schließlich gehören Neurologen zu den Ärzten, die die meisten Erfahrungen im interdisziplinären Team mit nichtärztlichen Fachleuten haben.
Die zentrale Stelle für künftige FEES-Zertifikate ist die Arbeitsgruppe FEES innerhalb der DGN. Geplante FEES-Basiskurse müssen bei ihr zur Akkreditierung eingereicht werden. Hier wird auch über den Erhalt der Zertifikate entschieden. Wer also eine akkreditierte Basisausbildung abgeschlossen hat und die insgesamt 60 supervidierten Untersuchungen nachweisen kann, bekommt dort sein FEES-Zertifikat. Dazu bietet es sich an, ein FEES-Buch [2] zu führen.
Die FEES neu erfunden?
Durch die Einführung des Ausbildungscurriculums ergibt sich dabei ein gar nicht so unterschiedliches Bild im Vergleich zu vorher. Vor der Vereinheitlichung gab es jedes Jahr Veranstaltungen an Universitätskliniken und Rehabilitationszentren mit Hands-On Workshops für alle Interessierten. So trafen sich auf solchen Tagungen Hersteller von Rhinolaryngoskopen, Ärzte und Logopäden, um sich über den Stand der Diagnostik auszutauschen. Gemeinsam wurden Abläufe besprochen und man gab sich gegenseitig Tipps, wie man die Untersuchung für den Patienten angenehmer gestalten konnte. Schon dabei herrschte weitgehend der Konsens, dass derjenige das Endoskop führt, der es am besten kann. Auffällig an der Struktur der Teilnehmerinnen und Teilnehmer war, dass sich unter den Ärzten vornehmlich Neurologen fanden. Ähnlich verhält es sich bei den Mitgliedern der Deutschen interdisziplinären Gesellschaft für Dysphagie (DGD). Hier überwiegen die neurologisch Tätigen.
Für alle interessierten Ärzte und Therapeuten im folgenden der Weg zum eigenen FEES-Zertifikat:
- Basisfortbildung besuchen:
Auf den Seiten der DGN oder auch bei einschlägigen Anbietern von Fortbildungen sucht man sich eine der angebotenen Basisfortbildungen und absolviert diese erfolgreich inklusive der theoretischen Prüfung. Dabei ist darauf zu achten, dass man eine von der DGN akkreditierte Fortbildung wählt. - praktische Ausbildung:
Über ein Verzeichnis an Ausbildern, das von der DGN auf der Webseite gepflegt wird, sucht man sich als nächstes seinen persönlichen Ausbilder. In den allermeisten Fällen wird dies einer sein, der in einer Klinik in der Nähe arbeitet und bereit ist, die geforderten 30 direkt supervidierten Untersuchungen mit einem durchzuführen. Je nach Klinik und Anzahl der verfügbaren Patienten kann dies ein längeres Projekt sein. Die nächsten 30 Untersuchungen führt man weitgehend selbständig durch, bespricht aber unklare und komplexere Fälle mit seinem Ausbilder. - praktische Prüfung:
Nach erfolgter Ausbildung meldet man sich bei der DGN zur Prüfung. Diese verweist den angehenden Diagnostiker an einen weiteren FEES-Ausbilder, der die praktische Prüfung abnimmt. Diese umfasst eine durchgeführte Untersuchung und die Auswertung vorgelegter FEES-Filme. - Das eigene Zertifikat:
Schließt man die Prüfung erfolgreich ab, beantragt man mit den Nachweisen über die Basisfortbildung, einem geführten FEES-Buch über die eigenen Untersuchungen und dem Nachweis über die bestandene praktische Prüfung das FEES-Zertifikat bei der Arbeitsgruppe FEES der DGN.
Momentan stehen rund 100 zertifizierte FEES-Ausbilder bereit (Stand Juli 2015), zukünftige Untersucherinnen und Untersucher auf ihrem Weg zum eigenen Zertifikat zu begleiten und ihr Fachwissen zu teilen.
Zielgruppe
Das Curriculum richtet sich ausdrücklich an Therapeutinnen und Therapeuten in Kliniken. Die Kosten für das Basisseminar bewegen sich zwischen 800 und 1400 Euro. Wie viel die Ausbilder für die Supervisionen und Prüfungen berechnen ist bisher nicht absehbar, eigentlich sollten hier aber keine weiteren Kosten anfallen, denn das Ziel ist die flächendeckende Verfügbarkeit und dafür braucht es gut ausgebildete Diagnostiker unter den Ärzten und Therapeuten.
Kosten
Wie bei allem, kommt am Ende die Frage nach den Kosten.
Verlässliche Aussagen sind dazu noch nicht zu machen, aber aktuell sieht es so aus, als das der Basiskurs zwischen 850 EUR und 1350 EUR zu buchen ist. Die Preise variieren je nach Anbieter.
Für die praktische Ausbildung kristallisiert sich ein Preis von rund 30 EUR pro Untersuchung heraus; in der Summe also knapp 1000 EUR.
Ich gehe davon aus, dass sich die Summe von rund 2000 EUR durchsetzen wird, für den Weg zum FEES-Zertifikat. Ein stolzer Preis, für den man als Logopädin, klinischer Linguist oder akademische Sprachtherapeutin für die Praxis aber sehr umfangreiches Wissen und Fertigkeiten erlangt.
Links
[1] Eine Liste an akkreditierten Fortbildungen der DGN und DSG findet sich auf den Seiten der DGN.
[2] Das FEES-Buch für den Nachweis der durchgeführten Untersuchungen
Liste der FEES-Ausbilder und Kliniken (siehe dazu: Wie finde ich einen FEES-Ausbilder?)
Quellen
- American Speech-Language-Hearing Association. „Knowledge and skills for speech-language pathologists performing endoscopic assessment of swallowing functions.“ Juli 2002. http://www.asha.org/docs/pdf/KS2002-00069.pdf (Zugriff am 17. Juni 2014).
- Aviv, JE, ST Kaplan, und S E Langmore. „The safety of endoscopic swallowing evaluations.“ In Endoscopic Evaluation and Treatment of Swallowing Disorders, von S E Langmore, Herausgeber: S E Langmore, 235-242. New York: Thieme, 2001.
- Dziewas, R, J Glahn, M Prosiegel, T Warnecke, und C Helfer. „FEES for Neurogenic Dysphagia.“ Nervenarzt 85, Nr. 8 (Juli 2014): 1006-15.
- Splaingard, M L, B Hutchins, L D Sulton, und G Chaudhuri. „Aspiration in rehabilitation patients: Videofluoroscopy vs bedside clinical assessment.“ Archives of Physical Medicine and Rehabilitation 69 (1988): 637-640.
- Trapl, M, P Enderle, M Nowotny, und et al. „Dysphagia bedside screening for acute-stroke patients – the Gugging swallowing screen.“ 38 (2007): 2948-2952.
- Warnecke, T, I Teismann, S Oelenberg, und et al. „The safety of fiberoptic endoscopic evaluation of swallowing in acute stroke patients.“ Stroke 40 (2009): 482-486.
Dieser Artikel ist in der Patholink Ausgabe November 2015 erschienen. Darin befindet sich ebenfalls ein Interview mit mir über das Curriculum.



 Therapiemats zu Weihnachten
Therapiemats zu Weihnachten
Sehr interessanter Artikel!
Vielen Dank. Man merkt hoffentlich, dass mir die FEES sehr am Herzen liegt!
Hallo, auch mir liegt die FEES sehr am Herzen und ich möchte den Fees-Schein erwerben. Nun ist es so, das ich nicht im neurologischen, sondern pneumologischen Umfeld arbeite (Lungenklinik). Ich frage mich, ob ich die Voraussetzungen erfülle, da ich wenig neurologische Patienten betreue. Wie sehen Sie das? Viele Grüße T. Kroll